Название «малярия» появилось в средневековье и пошло от итальянского «mala aria» — «плохой воздух». Ранее её называли «болотной лихорадкой», и этому есть свои причины. Малярия — это группа трансмиссивных инфекционных заболеваний, которыми человек заражается от комаров Anopheles — «малярийных комаров». Ареал обитания этих насекомых покрывает фактически весь земной шар, исключая субарктические, арктические и пустынные зоны. Эпидемические всплески малярии случались даже в России, и в некоторых местах это заболевание диагностируется до сих пор.
Пути заражения
Малярию неспроста называют болезнью плохого воздуха или болотной лихорадкой. В заболоченных местах с влажным климатом, загрязнённым воздухом и низкими условиями жизни, малярийные комары размножаются быстрее и легче переносят заразу. Причиной болезни являются не сами комары, а паразитические протисты рода Plasmodium и Plasmodium falciparum (плазмодии).
Интересный факт: в 1886 благодаря французскому учёному Шарлю Луи Альфонсу Лаверану и были выявлены плазмодии, что стало первым случаем в истории медицины, когда простейшие были признаны причиной болезни.
В группе риска заражения малярией оказываются чаще всего дети до 10 лет, проживающие в тропических регионах. Из них болезнь разносится в основном путешествующими караванами и исследователями, которые не сделали прививки или они оказались неэффективными. Также в группе риска находятся все люди с пониженным иммунитетом и вирусом иммунодефицита человека.
Официально зарегистрированы следующие пути заражения:
- Трансмиссионный — прямое заражение через малярийного комара.
- Парентеральный — через переливания крови или нестерильные шприцы.
- Трансплацентарный или перинатальный — от заболевшей матери — плоду или новорождённому.
В обычных условиях, воздушно-капельным или тактильным путём заразиться от больного малярией невозможно. Характер малярии признан массовым: 350-500 млн случаев заражения ежегодно, из которых от 1,3 до 3 млн имеют летальный исход. До 90% случаев фиксируются в регионах Африки. Оставшиеся 10% поражают Индию, Бразилию, Шри-Ланку, Вьетнам, Колмубию и Соломоновы Острова. В России эпидемологический сезон наступает летом — с июня по сентябрь, но круглый год регистрируются завозные заболевания.
По историческим данным, малярия существует уже более 50 тысяч лет и среди известных личностей, заболевших и умерших по этой причине, числятся многие великие исследователи и исторические лица. Например, Чингисхан, Александр Македонский, Данте, Колумб, Кромвель, Микеланджело, Байрон и многие другие.
Формы малярии и симптомы
Малярия развивается в каждом организме по-разному. Её клиническое течение напрямую связано с состоянием иммунитета пациента и возбудителя, вызвавшего болезнь.
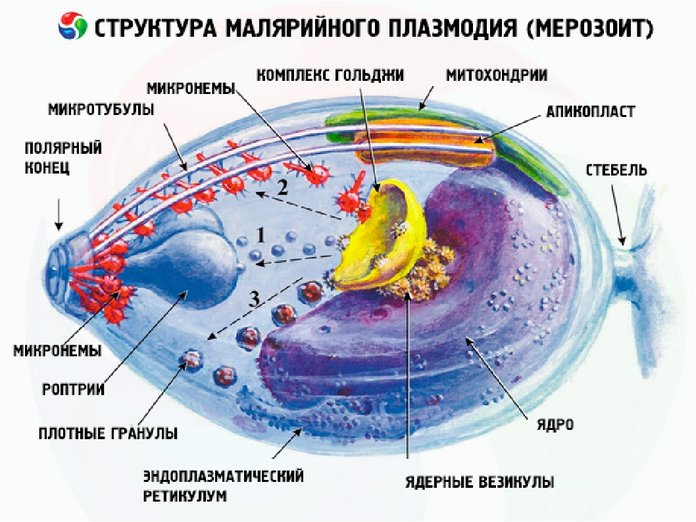
Возбудителей малярии из более 5000 представителей плазмодиев, на сегодняшний день известно пять, у каждого из них — разные сроки развития, симптомы и последствия:
- Plasmodium falciparum, наиболее опасный паразит, взывающий тропическую малярию, самый мелкий из малярийных плазмодиев.
- Plasmodium vivax, возбудитель трехдневной малярии.
- Plasmodium malariae, возбудитель четырехдневной малярии.
- Plasmodium ovale, редко встречающийся, вызывает малярию трёхдневного типа.
- Plasmodium knowlesi, мало изученный, относительно недавно признанный возбудителем малярии.
Любая форма малярии основывается на малярийном пароксизме (приступе), который заключается в последовательной смене фаз озноба (от 1 часа и более), жара (от 5 и более) и потоотделения.
Трёхдневная малярия (трёхдневного типа)
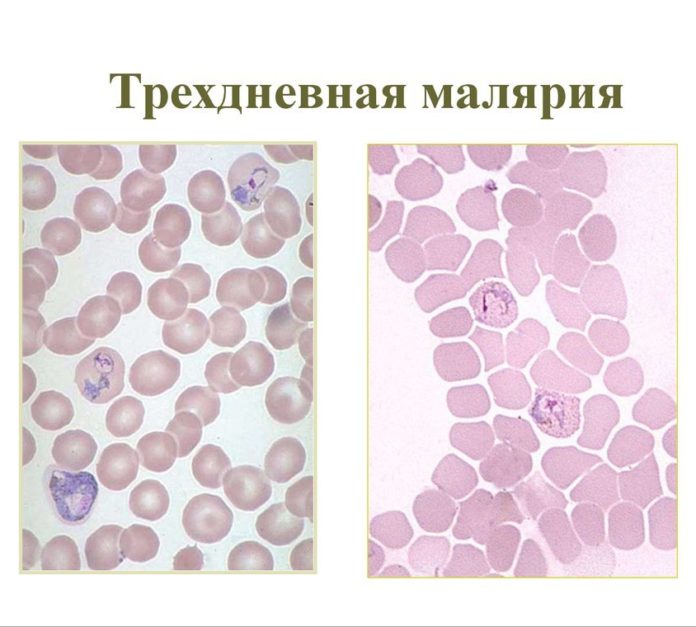
Малярию vivax и малярия ovale также называют трёхдневной малярией и малярией трёхдневного типа. В большинстве случаев протекают доброкачественно, редко доходя до летального исхода. В клинических проявлениях различаются несущественно. Эти формы малярии развиваются после короткого или длительного (12-14 дней или 3-6 месяцев) периода инкубации паразита. За сутки-двое или несколько часов до лихорадки может проявляться продромальный период (слабость, лёгкий озноб, головная боль). Длительность заболевания обычно не превышает 40-50 дней.
Развивается трехдневная малярия последовательно:
- Первым проявлением пароксизма у больного обычно фиксируется озноб и резкое повышение температуры до 39-41 градусов. Озноб может длиться от 15-30 до 120-180 минут и более.
- Следующая фаза — жар. Кожа становится горячей, гиперемированной, у многих больных в этот период наблюдается тахикардия, олигурия, снижение артериального давления и перевозбуждение. Жар может сохраняться от 4 до 12 часов.
- Жар сменяется потоотделением в разной степени. Фаза потоотделения длится 1-2 часа, после чего больной проваливается в сон на непродолжительное время.
- Через день после первого, развивается следующий пароксизм по тому же принципу.
- На 4-5 день после начала болезни у больных отмечается гепатомегалия и спленомегалия (увеличиваются печень и селезёнка).
- На 10-14 день проявляется умеренная анемия.
- Без должной терапии больной страдает от приступов в течение 2-6 недель, затем они ослабевают и прекращаются окончательно.
- Отсутствие терапии или её неправильное проведение ведёт за собой развитие ранних рецидивов через 1-2 месяца после прекращения пароксизмов из-за активизации эритроцитарной шизогонии или поздние рецидивы через 6-8 месяцев из-за экзоэритроцитарных.
Риск повторения малярии vivax и ovale весьма велик ввиду спящего в организме возбудителя. Отсутствие убивающего его лечения может привести к повторным пароксизмам спустя неопределенное время. Малярия vivax и ovale различаются по длительности периода инцубации, продолжительности пароксизмов и жизненного цикла паразита, симптомам и течению болезни. Точный диагноз ставится только после ряда медицинских анализов и обследований.
Четырёхдневная малярия
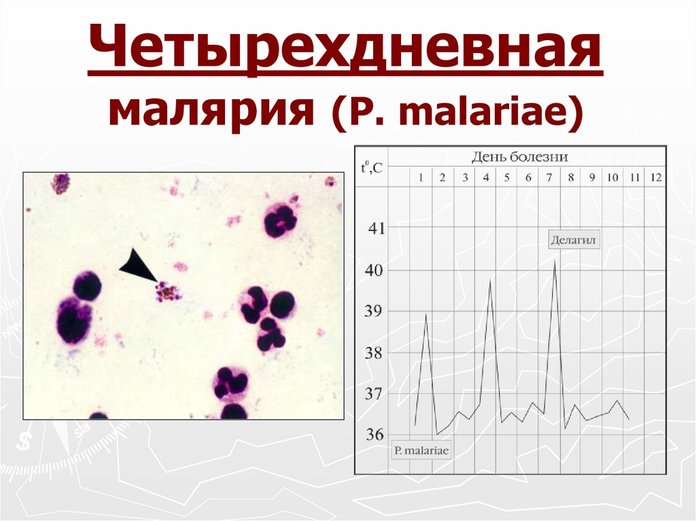
Малярия malariae также называется четырёхдневной. Инкубация плазмодия происходит 3-6 недель. Основное отличие этой формы малярии от трёхдневных в более длительном ознобе на первой стадии развития болезни.
Симптомы протекания являются такими же, как при трёхдневной малярии, но отличаются продолжительностью:
- Озноб может длиться от 3 и более часов.
- Длительность пароксизма при малярии malarie составляет до 13 часов и больше.
- Медленнее развиваются анемия, спленомегалия и гепатомегалия.
- Без должного лечения пароксизмы прекращаются после 8-14 приступов.
- Рецедивы могут развиться через 2-6 недель.
Тропическая малярия
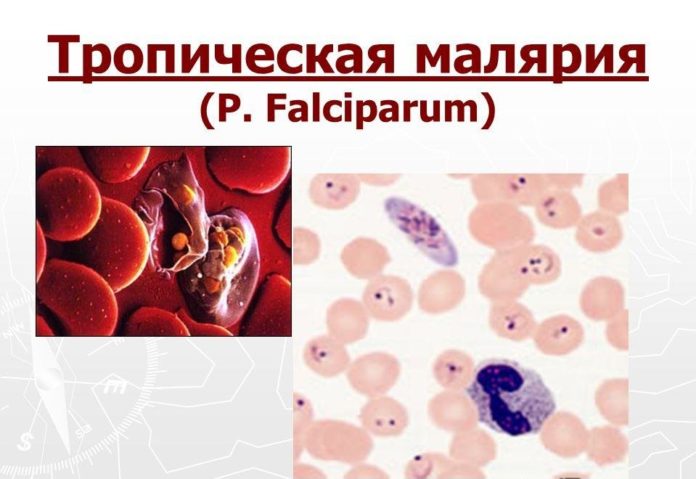
Малярия falciparum — наиболее злокачественная форма малярии, которая при отсутствии своевременного и адекватного лечения может иметь летальный исход. Инкубация происходит за 1-1,5 недель:
- Продромальный синдром длится от 1 часа до 1-2 дней, сопровождается головной болью, слабостью, лёгким ознобом, субфериальной температурой 37-35,5 градусов, низким аппетитом, диареей.
- У коренных жителей эндемичных регионов пароксизмы начинаются через несколько дней, у впервые инфицированных — через 1-2 недели после начала лихорадки.
- Пароксизмы при тропической малярии длятся не менее 12 часов, при этом температура тела повышается до 39-41 градусов. Приступы сопровождаются также тошнотой, рвотой, слабостью, мигренями и ознобом.
- Нарастающая головная боль и ежедневное высокое лихорадочное состояние без апирексических периодов сигнализирует о крайне неблагоприятном течении болезни и необходимом срочном вмешательстве врачей.
- Сплено- и гепато-мегалия происходит через 3-4 дня.
Диагностика
Огромное значение в распознавании малярии имеет своевременное выявление пароксизма и сведения о посещении больным эпидемологических зон (стран) в последние 1-2 года. Поводом срочно обратиться к врачу-терапевту или инфекционисту является наличие симптомов малярии (озноб, жар, лихорадка, тошнота, рвота), по порядку напоминающих течение любой из форм малярии. В особенности если больной посещал тропические страны и не принимал таблетки от малярии. К сожалению, прививка от малярии была выведена относительно недавно и её клинические исследования ещё продолжаются, хотя успешное завершение синтезирования уже анонсировано международными учёными.
Данное заболевание выявляется одним из трёх основных методов диагностики:
- Мазки крови больного двух типов: тонкий и толстый;
- Специфические тесты иммунохимического набора крови RDT;
- Обследование крови и мочи на основе полимерной цепной реакции.
- Серологический метод (редко используется).
При малярии сдаются общие анализы мочи и крови, а также биохимический анализ. Ниже приведены результаты, характерные для малярии:
- При общем анализе крови: гемоглобин, эритроциты и средний объём эритроцита (MCV) снижены, цветовой показатель в норме или ниже, лейкоциты и тромбоциты — повышены.
- При общем анализе мочи: сгустки крови и невидимые глазу эритроциты в крови содержатся в анализе мочи.
- Биохимия: прямой и непрямой билирубин и альбумин повышены.
Малярию диагностируют по четырём основным показателям:
- клинический — симптомы;
- эпидемический — пребывание в подверженной опасности зоне;
- анамнестический: история жизни, факты о переливании крови и перенесенной ранее малярии;
- лабораторный — основной критерий.
Лечение малярии
За прошедшие века малярия была изучена достаточно основательно и на сегодняшний день полностью поддаётся профилактике и излечению. Основной целью терапии является быстрая и полная ликвидация плазмодия в крови и предотвращение перехода малярии в тяжёлую стадию, а также летального исхода.
Для наилучшего эффекта терапии и быстрого излечения от болезни, диагностировать малярию необходимо в течение первых суток после появления лихорадки. Рекомендуют сразу же начинать применять безопасные противомалярийные препараты. Хирургическое вмешательство и другие виды лечения, кроме медикаментозного, современная медицина не использует.
Медицинское лечение малярии должно проводиться в стационаре под наблюдением врача для предотвращения аллергических реакций, несоблюдения правил терапии и осложнений в лечении.
Многие врачи-инфекционисты наряду с медикаментами рекомендуют народные средства, диету и особенный уход за больным.
Медикаменты
Неосложнённые малярийные случаи лечат артемизинин-комбинированной терапией (АКТ), которая считается наиболее эффективным средством от малярии. Всемирная организация здравоохранения рекомендует пять видов АКТ против тропической малярии. Более эффективного препарата, чем артемизинин на данный момент не существует на фармацевтическом рынке.

АКТ — это группа препаратов, обладающая наиболее быстрым действием среди всех известных препаратов от малярии, вызванной плазмодием falciparum. Его название происходит от Artemisia annua — латинского названия полыни однолетней, из которой основной препарат и был синтезирован. Кроме этого, в составе АКТ присутствуют другие лекарственные противопаразитарные средства.
Малярия типа vivax лечится также с помощью АКТ или хлорохинсодержащих препаратов в тех областях, где у малярии нет устойчивости к хлорохину. Там, где она выявлена, малярию следует лечить артемизинин-комбинированной терапией, причём с содержанием дополнительного компонента, имеющего долгий период полувыведения. Такими являются все комбинации АКТ, кроме комбинации артесуната с сульфадоксином-пириметамином (AS+SP).
В целях профилактики рецидивов в лечении неосложнённых случаев назначают примахин, дозу и количество приёмов которого устанавливают в зависимости от ферментной активности глюкозо-6-фосфатдегидрогеназы (Г6ФД) у пациента.
Тяжёлые случаи малярии лечатся инъекциями артесуната внутримышечно или внутривенно, которые назначаются по меньшей мере на сутки, после чего, при способности пациента переносить пероральные медикаменты, назначается полный курс АКТ на три дня. Детям до 6 лет, состояние которых не позволяет применять инъекции, назначается догоспитальное лечение артесунатом в форме суппозиториев. После этого их немедленно направляют в медицинские учреждения для полноценной терапии.
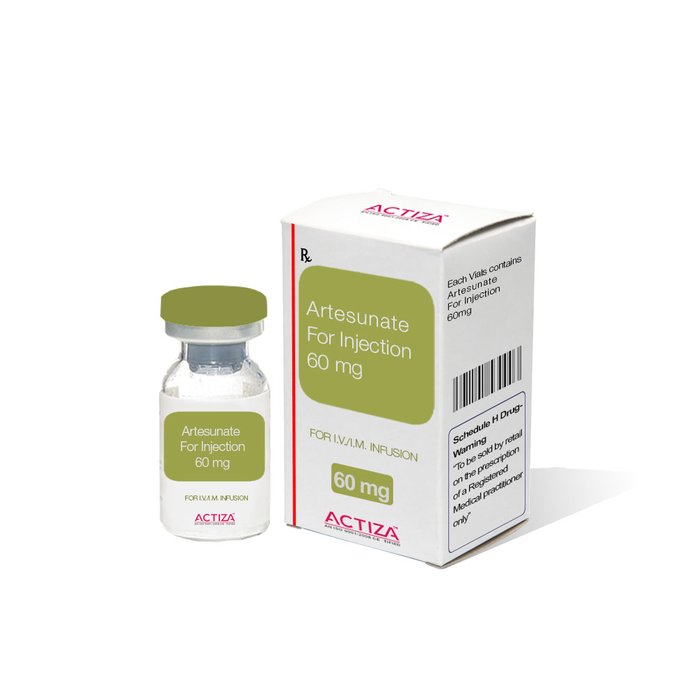
При лечении тяжёлых форм малярии, нельзя использовать только АКТ или только артесунат, при начальном курсе лечения малярии высокой тяжести необходимо дополнять артесунат трёхдневным курсом АКТ. Только так можно обеспечить полное излечение и предотвратить развитие резистентности к производным компонентам артемизинина.
Резистентность плазмодия к противомалярийным препаратам — это мутация и адаптация возбудителя к компонентам артемизинина, затрудняющая его лечение и требующая открытия новых препаратов.
Полноценное лечение тяжёлой формы заболевания включает в себя интенсивную патогенетическую терапию: дезинтоксикационные средства (гемодез, неокомпенсан), препараты для улучшения микроциркуляции (полиглюкин, реополиглюкин), витамины, кокарбоксилазу, гемостатики, гепарин для предпреждения внутрисосудистой коагуляции. Иногда проводится спинномозговая пункция, а в особо тяжёлых случаях — химиотерапия.
Питание

При малярии питание больного зависит от формы заболевания. Больному следует придерживаться различных лечебных диет, в которых исключена жирная, копчёная, солёная и острая пища, ведущая к обезвоживанию организма. Ведущим здоровый образ жизни будет легче справиться с болезнью, их рацион останется практически без изменений. Основополагающая диета при малярийной болезни — здоровая пища и обильное питьё.
При лихорадочном пароксизме рекомендуют диету №13 с обильным питьём, при хининоустойчивых формах — диету №9 и употребление витаминов С, РР и В1. Между приступами лихорадки назначается общая диета №15.
Примерная диета №13 состоит из таких продуктов, как:
- подсушенный пшеничный хлеб из высокосортной муки;
- суп-пюре с мясом;
- рыбные и мясные бульоны без жира, с кнелями, клёцками или яичными хлопьями;
- слизистые и некрепкие супы;
- супы с рисом, овсянкой, манкой, вермишелью, овощами;
- парное мясо птиц и отварная рыба;
- картофельное пюре;
- котлеты, фрикадельки на пару;
- свежая сметана и творог отдельно или в блюдах;
- кефир, ацидофилин;
- тёртый молочный сыр;
- сливочное масло;
- омлет без желтков или яйца всмятку;
- рисовые, гречневые, овсяные каши на молоке;
- отварные и тушёные овощи, овощная икра;
- рагу, пюре, паровые пудинги, суфле из овощей и фруктов;
- муссы, свежие соки с водой, компоты, кисели;
- некрепкий кофе, чай с шиповником, лимоном или молоком;
- варенье, сахар, джем, мёд, мармелад.
Примерное меню при диете №13:
- Ранний завтрак: каша из овсяной крупы с молоком, чай с лимоном.
- Поздний завтрак: чай из шиповника, омлет из белков на пару.
- Обед: суп из протёртых овощей на мясном бульоне (половина порции), куриная отбивная на пару, каша из риса с молоком (половина порции), компот без фруктов.
- Полдник: печёное яблоко или фруктовое пюре;
- Ужин: паровая рыба, запеканка из овощей, сырники, слабозаваренный чай.
- Перед сном: полстакана кефира.
Уход за больным
Особенности ухода за больными зависят от течения заболевания. Должный уход за больным может обеспечить только медицинский стационар, где проинструктированные медсёстры окажут ему необходимую помощь и предотвратят ухудшение состояния.
Неосложненная форма малярии требует круглосуточного наблюдения за больным и своевременного оказания помощи во время малярийного приступа. Чаще всего он начинается в первой половине дня с трясущего озноба, в этот период больного нужно укутать в теплые одеяла и положить несколько грелок к ногам. Через 30-40 минут, иногда — несколько часов, озноб перерастает в жар, тогда следует снять одеяла, убрать грелки и обильно поить больного. Чтобы уменьшить головную боль при таком состоянии можно приложить к голове завернутый в полотенце пакет со льдом. Когда жар пройдёт и наступит период потоотделения, лёд следует немедленно убрать.
При любой форме малярии нельзя допускать переохлаждения больного. Оптимальная температура воздуха в палате или комнате должна быть не ниже 20 градусов по Цельсию, не должно быть сквозняков и распахнутых настежь окон. Постельное бельё и одежду нужно вовремя менять, не разрешать больному раскрываться в постели.
При осложнённой форме заболевания качественный уход может быть осуществлён исключительно в стационаре под наблюдением врачей. Простого ухода при тяжёлой форме малярии недостаточно, иногда может понадобиться срочный ввод препаратов внутривенно или внутримышечно.
Народные средства

В народной медицине, с тех пор как был открыт хинин, его применяют повсеместно. Однако самолечение столь сильным препаратом может привести к плачевному исходу, поэтому применять его самостоятельно, без рекомендации врача не стоит. Лучше обратиться к более щадящим народным рецептам, которые успешно применяются наряду с основным лечением малярии:
- Сок зелени петрушки с водкой. Средство делается из 2,5 кг петрушки, пропущенных через мясорубку. Из зелени отжимается сок и смешивается со 150-ю мл водки. Принимается по 100 мл утром перед едой, затем перед сном и на следующее утро.
- Сок чёрной редьки с водкой. Полстакана сока, отжатого из корнеплода и полстакана водки смешиваются и выпиваются в первый день за три приёма (утром, в обед и вечером). На следующий день стакан средства выпивается сразу.
- Настойка из чеснока. Очищенную головку чеснока толкут, заливают стаканом холодной воды и настаивают 12 часов. 3-4 глотка такой настойки принимают перед приступом, или в его начале, после этого укрываются несколькими одеялами. Стакан настойки следует выпить за весь день, повторяя процедуру в течение 4-5 дней. Параллельно с этими рекомендуется съедать по 3 зубчика свежего чеснока в день.
- Настой из цветка подсолнечника. Подсолнух измельчают, настаивают на водке: треть бутылки заполняется цветком, остальное доливается водкой. Настойка делается в течение месяца. Принимается таким методом: в рюмку наливается вода до половины, доливается настойкой, выпивается за 4-5 часа до приступа. Лечение повторяется до полного излечения и ещё неделю после.
- Отвары и настои на семенах и цветах. В лечении малярии часто используют отвар цветков посевного огурца, настои на семянах крапивы, синих васильках, горькой полыни и водяного перца. Готовятся такие отвары по схожему рецепту: 1-2 ложки сырья заливаются стаканом кипятка и настаиваются в течение ночи, затем процеживаются и употребляются по чайной ложке утром и вечером.
Осложнения
Из всех форм болезни, осложнения с риском летального исхода могут наблюдаться в основном при тропической малярии. Самое опасное осложнение — это малярийная кома, обычно сочетающаяся с острой почечной недостаточностью. Иногда также встречаются малярийный алгид, дыхательная недостаточность и гемоглобинурийная лихорадка.
Малярийная кома (церебральная малярия) редко наблюдается у иммунных больных (коренных жителей эпидемологических зон), чаще всего встречается у неимунных, впервые заразившихся, а также при несвоевременно начатом лечении. Проявляется во время пароксизма в виде нарушений сознания, менингеального синдрома и (редко) клонико-тонических судорог. Повышаются рефлексы, затем появляются патологические рефлексы и, наконец, исчезают любые рефлекторные функции. Интермиттирующая температура во время комы и сопора повышается до максимума или приобретает неправильный характер. Помимо кольцевидной формы плазмодия появляются другие его формы, а количество резко нарастает наряду с нейтрофильным лейкоцитозом палочкоядерного сдвига, анемией и ускорением РОЭ.
В домашних условиях малярийную кому ликвидировать не удастся. В госпитале больному поставят назогастральный зонд, аспирируют содержимое желудка, поставят мочевой катетер и проследят за водным балансом, температурой тела, уровнем сознания, дыханием и гемодинамикой. Судороги купируют капельницей диазепама или паральдегида внутривенно. Также в стационаре смогут купировать сопутствующие коме острую почечную недостаточность, гемолиз и другое.
Острая почечная недостаточность (ОПН) чаще всего сопутствует тропическим формам заболевания, но также может быть исключительным осложнением злокачественного течения болезни при другой форме. Характерными признаками ОПН являются высокие показатели протеинурии, цилиндрурии, микрогематурии и пиурии в моче, а также олигурия и анурия, нарастание азотистых шлаков в крови. Иногда развивается инфекционно-токсический шок (малярийный алги), сопровождающийся сосудистой недостаточностью и ненормальными падениями температуры тела.
Прививки и профилактика
Нестойкий иммунитет, поражённые малярийным плазмодием комары и отсутствие необходимой профилактики — три верных шага к заражению малярией. Чтобы избежать этого, следует соблюдать простые правила:
- Перед выездом в эндемичные страны принимать противомалярийные препараты начиная за 2 недели до выезда, на протяжении всего времени пребывания в стране и 4-6 недель после.
- При выборе туристического маршрута осведомиться о ситуации по малярии в турагентстве или в органах ВОЗ.
- Во время пребывания в странах, где есть риск заразиться, применять репелленты, отпугивающие малярийных комаров на открытых участках тела и пропитать ими одежду.
- По возможности носить закрывающую лицо сетчатую маску и драпировать окна, палатку, окна машины.
- При появлении любого заболевания, сопровождающегося повышением температуры до истечения 3 лет с момента возвращения, обратиться к лечащему врачу.
Вакцины от малярии, имеющей длительный эффект, пока не существует. Однако международная группа учёных в 2017 году сумела разработать и провести клинические исследования вакцины краткосрочного действия (до нескольких лет). Исследования этой вакцины продолжаются, как и разработка более длительной, информацию о её доступности можно получить у терапевта в регионе вашего проживания. Однако начинать профилактику малярии с помощью такой вакцины следует не менее чем за 10 недель до поездки.
Наиболее верный способ — запастись перед поездками противомалярийными медикаментами, такими как:
- Хлорохин («Делагил»);
- Гидроксихлорохин («Плаквенил»);
- Мефлохин («Лариам»);
- Атовакуон-прогуанил («Маларон»);
- Сульфадоксин + Пириметамин («Фансидар»);
- Доксициклин («Юнидокс солютаб», «Доксициклин»).
При всей опасности заболевания и удручающих факторах риска следует адекватно оценивать собственное положение. Если вы не собираетесь ехать в Африку, не живёте в опасной зоне и не являетесь беременной женщиной и ребёнком, а также если у вас оформлена страховка и есть деньги на лекарства, вам не следует паниковать. По статистике ВОЗ, от малярии умирают в основном местные жители по причине невозможности оказания медицинской помощи. Эффективные способы лечения малярии существуют, и уже давно с успехом применяются, понимать это очень важно.
Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача! Компания не несёт ответственности за возможные негативные последствия, возникшие в результате использования информации, размещенной на сайте Fitohome.ru






 (7 оценок, среднее: 4,14 из 5)
(7 оценок, среднее: 4,14 из 5)