Тяжелое воспалительное заболевание легких, известное как пневмония, дает о себе знать серьезными симптомами. Характерными признаками становятся сильный кашель, затрудненное дыхание, лихорадка, не поддающаяся контролю мышечная слабость и спутанное сознание. Чем тяжелее выражаются симптомы, тем выше риск для жизни больного. Лечение в данном случае следует начать незамедлительно.
- Что такое пневмония?
- Причины развития
- Виды пневмонии
- Симптомы
- Диагностика
- Лечение пневмонии
- Как лечат пневмонию в домашних условиях?
- Необходимость госпитализации
- Шкала СRB – 65
- Показания для госпитализации в РФ
- Кому и при каких условиях подойдет лечение на дому?
- Медикаментозная терапия
- Народные средства
- Пневмония у детей
- Особенности симптоматики
- Лечение
- Осложнения
- Классификация
- Как устранить?
- Восстановление и реабилитация
- Диетическое питание
- Физиотерапия после пневмонии
- Дыхательная гимнастика
- Профилактика
Что такое пневмония?
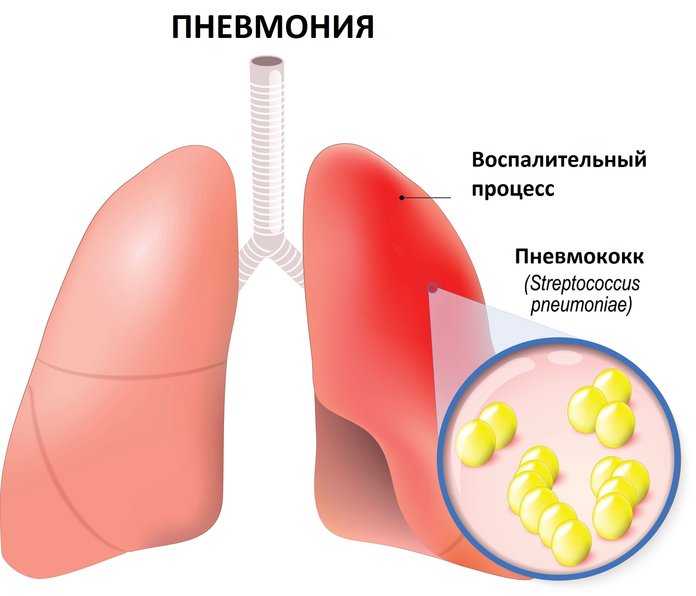
Под термином «пневмония» в медицине понимается острое поражение всех структурных элементов легочной ткани, имеющее инфекционно-воспалительный характер. Особенно страдают альвеолы и интерстициальная ткань органа. В начале болезни взрослый больной испытывает яркие признаки интоксикации организма и другие симптомы, включая упадок сил, лихорадку и озноб, боли в грудине, острую одышку, потливость, тяжелый изнуряющий кашель (сухой или с мокротой).
Каков механизм развития пневмонии? Инфекционные возбудители заболевания (чаще всего пневмококки) попадают в легочную ткань тремя путями:
- Бронхогенный;
- Гематогенный;
- Лимфогенный.
Если защитный барьер на уровне бронхов или пульмонального порога снижен, в альвеолах распространяется острый воспалительный процесс.
Через межальвеолярные соединительные перегородки он переходит на остальные отделы легочной ткани. Из-за инфекции в альвеолах накапливается экссудат, угнетающий кислородный газообмен между легкими и кровеносной системой. Результат – развитие острой кислородной и дыхательной недостаточности.
Причины развития
Классификация причин развития воспаления в легочной ткани дифференцируется в зависимости от возбудителя, вызвавшего пневмонию:
- Грамположительные микроорганизмы – пневмококки (40 – 60% вероятности), стафилококки (2 – 5%), стрептококки (2,5%);
- Палочка Фридлендера (3 – 8%);
- Гемофильная палочка (7%);
- Энтеробактерии (6%);
- Кишечная палочка, легионелла, протей и др. микроорганизмы (1,5 – 4%);
- Микоплазмы (до 6%);
- Вирусные инфекции;
- Грибковые инфекции.
Другие причины развития пневмонии:
- Травма легкого (закрытая или открытая);
- Ионизирующее излучение (радиация);
- Токсины;
- Аллергены.
Виды пневмонии
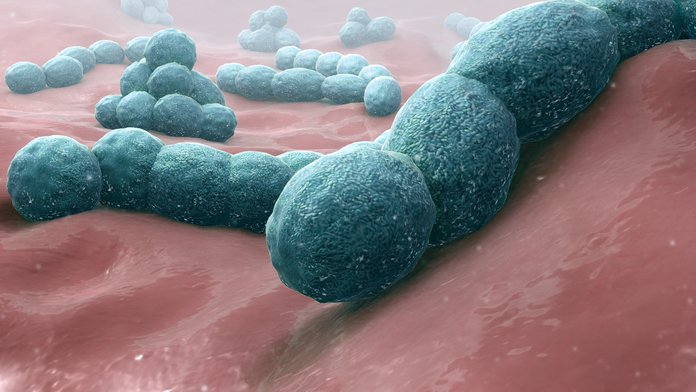
Дифференциальная классификация пневмонии достаточно сложна и содержит множество пунктов. Мы выделим основные классификационные типы.
Пневмония по типу эпидемиологии:
- Внебольничная (инфицирование произошло вне стен лечебного учреждения);
- Внутрибольничная (заражение было получено в госпитальном учреждении);
- Спровоцированная иммунодефицитом пневмония;
- Атипичная пневмония (поражение легких вызвали редкие возбудители типа легионелл или хламидий). Обычно протекает достаточно тяжело и у детей, и у взрослых и плохо отзывается на стандартную медикаментозную терапию.
По этиологии:
- Бактериальная пневмония;
- Вирусная пневмония;
- Микоплазменная пневмония;
- Грибковая пневмония;
- Смешанная пневмония.
Согласно механизму развития:
- Первичная пневмония;
- Вторичная пневмония (осложнение сопутствующего заболевания – например, острый застой в легких из-за лежачего положения при параличе);
- Аспирационная пневмония (из-за попадания в бронхи инородных тел);
- Посттравматическая пневмония;
- Послеоперационная пневмония;
- Инфаркт- пневмония.
По степени вовлечения легочной ткани в воспалительный процесс:
- Односторонняя пневмония;
- Двусторонняя пневмония;
- Тотальная;
- Сегментарная;
- Долевая;
- Субдольковая;
- Прикорневая.
В зависимости от течения болезни:
- Острая;
- Острая затяжная;
- Острая хроническая.
В связи с развитием осложнений:
- Неосложненная пневмония;
- Осложненная пневмония (плеврит, абсцесс, сепсис и пр.).
По клинико-морфологическим характеристикам:
- Паренхиматозная пневмония;
- Очаговая пневмония;
- Интерстициальная пневмония.
По тяжести течения:
- Пневмония легкой степени – интоксикация подконтрольной степени, умеренно повышенная температура, ясное сознание;
- Пневмония средней степени – сильная слабость, температура повышается до 39° С, артериальное давление снижается, пульс повышается до 100 ударов в минуту, на рентгене видна выраженная инфильтрация легочной ткани;
- Пневмония тяжелой степени – ярко выраженная интоксикация с лихорадкой в 40° С и выше, замутненное сознание, адинамия, делирий, сильная тахикардия, затрудненное дыхание, цианоз носогубного треугольника, массивная инфильтрация легких, развивающиеся осложнения.
Симптомы
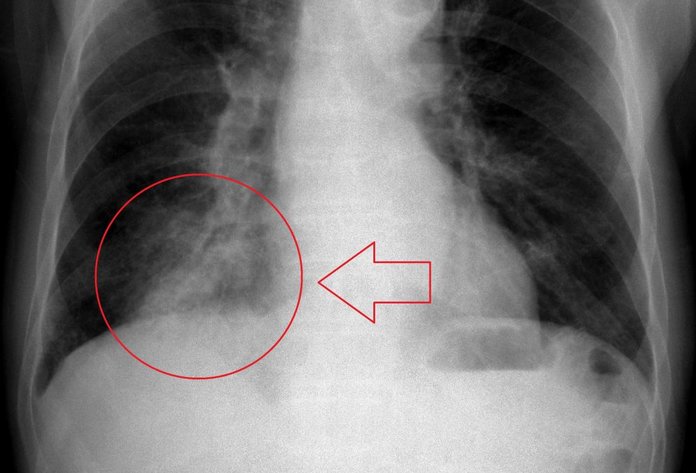
Клиническая картина типичной пневмонии у взрослых дает следующие симптомы:
- Острое начало – взрослый человек, чувствовавший себя абсолютно здоровым, внезапно ослабевает и ощущает полную разбитость;
- Резкий упадок сил, слабость в мышцах и конечностях, ломота в суставах;
- Лихорадка (от +38° C и выше);
- Сухой непрекращающийся кашель, сопровождающийся болью в середине грудины или в ребрах;
- Боль в позвоночнике сзади («зеркальная»);
- Одышка, учащенное дыхание;
- Болевые ощущение при глубоком вдохе;
- Потливость;
- Спутанное сознание;
- Боли в сердце или желудке (редко).
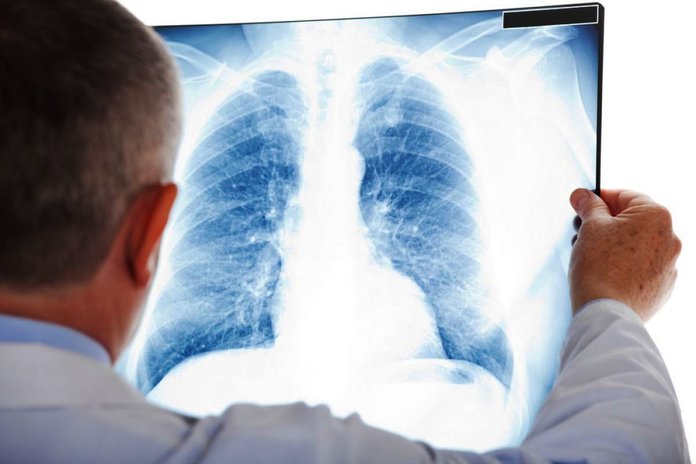
Обычно на фоне данных симптомов рентгеновский снимок легких показывает характерные изменения. Определить их характер и подтвердить диагноз должен врач-терапевт или пульмонолог.
Диагностика
Каким образом можно диагностировать пневмонию? Первым шагом должно стать обращение в лечебное учреждение. Вас осмотрит терапевт. Если состояние тяжелое и существует подозрение на воспалительные процессы в легком, возможна консультация сразу у пульмонолога.
Первичное обследование включает:
- Определение характера жалоб, визуальный осмотр, прослушивание легких, измерение температуры и кровяного давления;
- Назначение анализов – сдача крови и мочи.
Если взрослый больной находится в стационаре, обязательно проводится микробиологическое исследование откашливаемого содержимого (мокроты). Так будет выявлен возбудитель болезни.
Ни одно диагностирование пневмонии не обходится без рентгенологического исследования. Грудную клетку снимают в двух проекциях для получения четкой визуальной картины. Рентген взрослому пациенту делают минимум дважды – на первые и 11 – 15-е сутки болезни.
Опционально назначают:
- КТ грудной клетки;
- Анализ плевральной жидкости (пункция);
- Биохимия крови;
- Пульсоксиметрия – исследование концентрации кислорода в крови;
- ЭКГ сердца или эхокардиография;
- УЗИ органов брюшной полости (при подозрении на развитие осложнений);
- Биопсия бронхов – фибробронкоскопия.
Помимо консультации пульмонолога взрослый больной может получить освидетельствование у врача-фтизиатра при риске развития туберкулезного поражения легкого.
Лечение пневмонии
Перед тем как начать терапию воспаления легких обязательно сдают мокроту на посев. В лаборатории будет выявлен патогенный организм, спровоцировавший заболевание, в ходе чего определят его резистентность к конкретным видам антибиотиков.
Главные принципы лечения пневмонии во взрослом возрасте основаны на дезинтоксикационной терапии.
Это значит, что взрослый пациент соблюдает постельный режим, употребляет увеличенное количество жидкости и принимает назначенные медикаменты.
Чаще всего лечение проводится стационарно – в условиях госпитального режима. Если терапия антибиотиком не дает нужного эффекта, его меняют на другой препарат. При этом учитываются полученные лабораторные результаты посева на чувствительность.
Какие антибиотики применяют?
- Макролиды, фторхинолоны, тетрациклины – при пневмонии, вызванной хламидиями или бактериями рода Mycoplasma;
- Антибиотики + антивирусные средства («Интерферон», «Арбидол») – при пневмонии, имеющей вирусное происхождение;
- Антимикотические препараты – при грибковом происхождении пневмонии.
Пневмония считается перешедшей в стадию полного излечения, если:
- Анализ крови соответствует нормам;
- На рентгене нет следов легочной инфильтрации;
- Клинические симптомы отсутствуют.
Как лечат пневмонию в домашних условиях?
Пошаговые этапы лечения воспаления легких на дому должны включать следующие мероприятия:
- Первый визит медика к больному – проводится общий осмотр и сбор анамнеза, классифицируется тяжесть заболевания, принимается решение о необходимости стационарного лечения. Назначаются анализы и рентгенологическое исследование. Врач выписывает взрослому пациенту рецепты на антибиотики и другие лекарства;
- Второй визит (через 1 – 2 суток) – рассмотрение полученных результатов анализов, толкование рентгеновского снимка, подтверждение либо опровержение диагноза «пневмония». Медик вновь оценивает состояние больного и то, насколько эффективно проходит лечение. Если результаты удовлетворительные – продолжается домашняя терапия. При неудовлетворительных показателях взрослого больного госпитализируют либо меняют схему лечения (назначают другой препарат);
- Третий визит (спустя три дня после второго) – изучение результатов анализа на посев мокроты, корректировка антибактериального курса в случае необходимости. Назначение взрослому пациенту легкой лечебной физкультуры, разрешены краткосрочные прогулки на свежем воздухе. Определяют тип подходящей физиотерапии;
- Четвертый визит (на 10-е сутки) – визуальный осмотр, назначение повторных анализов и рентгеновского снимка;
- Пятый визит (12 – 18-е сутки) – изучение повторного рентгеновского снимка, оценка ситуации исходя из результатов анализов. Если подтверждено выздоровление, лечение прекращают. В случае медленного прогресса или развития осложнений – госпитализация или обязательная консультация у пульмонолога.
Необходимость госпитализации
Определить, насколько срочной мерой является госпитализация конкретного взрослого пациента при остром заболевании пневмонией, помогает специально разработанная балльная шкала факторов риска летального исхода (ФРЛИ). В основе оценивания лежат следующие факторы:
- Пол;
- Возрастная группа;
- Наличие в анамнезе сопутствующих заболеваний;
- Тяжесть симптоматики;
- Результаты лабораторных исследований.
В результате суммирования и после оценки полученного показателя лечащий врач определяет необходимость лечения взрослого больного в стационаре.
Есть и другие факторы. Например, пациент, у которого нет родственников, которые могли бы ухаживать за ним во время болезни, госпитализируется, даже если его состояние не является угрожающим. То же относится к больным в пожилом возрасте, которые по причине проблем с памятью могут не соблюдать режим приема лекарств.
Шкала СRB – 65
Существует всемирная шкала классификации, используемая для определения необходимости интернирования взрослого больного пневмонией в госпитальное учреждение. Аббревиатура CRB расшифровывается так:
- С – признаки нарушения сознания, общая заторможенность, возможно частичное отсутствие сознания и реакций на происходящее;
- R – определяет частоту дыхания, опасный уровень – больше 30 дыхательных движений в минуту;
- B – показатель диастолического артериального давления. Если он находится на отметке ниже 60 мм ртутного столба, госпитализация неизбежна. То же касается систолического давления (критический уровень – ниже 90 мм ртутного столба);
- 65 – возраст пациента, угрожающим фактором становится этот показатель и старше.
При наличии двух критериев, совпадающих со шкалой CRB, взрослого человека с признаками воспаления легких немедленно кладут в стационар.
Показания для госпитализации в РФ
Помимо возрастного фактора (также 65 лет) принимаются во внимание следующие условия:
- Наличие в анамнезе тяжелых хронических заболеваний;
- Отсутствие желаемого эффекта лечения, осуществляемого амбулаторно, в течение трех суток;
- Дезориентированное спутанное сознание;
- Характер кашля, при котором желудочное содержимое или пищевые массы попадают в дыхательные пути;
- Высокая дыхательная частота;
- Резкие перепады артериального давления;
- Симптомы септического шока;
- Большие объемы поражений легкого, зафиксированные на рентгеновском снимке;
- Гнойные полостные абсцессы в легочной ткани;
- Падение лейкоцитов в крови (лейкопения);
- Резкое понижение гемоглобина;
- Дисфункция почек (хроническая или острая);
- Период беременности;
- Неудовлетворительные социальные условия проживания.
Кому и при каких условиях подойдет лечение на дому?
- Лицам в возрасте до 60 – 65 лет;
- При зафиксированном умеренном очаге воспаления в легком;
- Если лихорадка держится на отметке ниже + 38° С;
- При сохраненной дыхательной и сердечной функции;
- Если больному обеспечен полноценный уход дома со стороны родных или близких.
Медикаментозная терапия
Применение лечения на основе лекарственных препаратов имеет комплексный подход. Для устранения возбудителя пневмонии в качестве средства первого выбора назначаются антибиотики.
Есть несколько условий, согласно которым подбирается тип препарата для взрослого человека:
- «Амоксициллин», «Кларитромицин» – показан возрастной группе до 60 лет, имеющей удовлетворительный анамнез (без отягощающих диагнозов), которые в предыдущие три месяца не принимали никакие антибактериальные препараты;
- «Цефтриаксон», «Левофлоксацин», «Моксифлоксацин», «Гемифлоксацин» – назначают в пожилом возрасте и/или при наличии дополнительных заболеваний. Также возможно применение комбинации «Амоксициллин» + «Азитромицин»;
- «Амоксициллин» в сочетании с клавулановой кислотой или антибиотики из группы макролидов («Азитромицин», «Кларитромицин»).
Курс приема антибиотиков для лечения пневмонии в отсутствие осложнений занимает 7 – 14 суток. При появлении осложнений – 30 суток.
Отмена антибиотиковой терапии происходит в следующих случаях:
- В течение трех суток у взрослого пациента наблюдается нормальный показатель температуры тела;
- При проведении рентгена признаки острой инфильтрации легочной ткани не обнаруживаются.
Дополнительно назначают следующие препараты:
- Для снятия сопутствующих пневмонии симптомов (кашель, озноб, слабость) принимают такие медикаменты, как «Парацетомол», «Амброксол», «Ибупрофен»;
- Для нормализации обструктивного дыхания и снятия спазма в воздухоносных путях – «Эуфиллин», «Сальбутамол», «Лазолван»;
- При сухом неразрешенном кашле (без отхождения мокроты) – «Бутамират».
Во время приема лекарств, назначенных в качестве медикаментозной терапии при воспалении легких, взрослый больной обязательно проходит курс массажа. Когда состояние стабилизируется, ему показана дыхательная гимнастика и легкие лечебные упражнения на разогрев грудной клетки.
Народные средства

Терапия воспалительного процесса в легочной ткани может проводиться в домашних условиях, но чаще ее проводят стационарно. И все же если выбран первый вариант, больной должен в обязательном порядке принимать прописанный курс медикаментозных препаратов.
Иногда в дополнение к лекарствам медик рекомендует использование рецептов народной медицины, но только в следующих условиях:
- Состояние больного является удовлетворительным;
- Компоненты фитосырья не повлияют на принимаемые медикаменты, снижая их эффект или вступая в конфликт с компонентами в их химическом составе.
Народная медицина для лечения пневмонии предлагает средства, которые оказывают ряд эффектов, таких как:
- Разжижение и облегчение отхождения мокроты;
- Сужение воспаленных сосудов слизистой;
- Противовоспалительный и антибактериальный эффект;
- Местное обезболивающее и спазмолитическое действие;
- Жаропонижающее и потогонное воздействие;
- Общеукрепляющий, иммуностимулирующий эффект.
Принимать стоит травяные чаи и настои. Мы приведем ряд наиболее эффективных разрешенных народных рецептов для лечения пневмонии во взрослом возрасте.
Овсяный настой. Стакан зерен и мелко нарезанную головку чеснока залить двумя литрами молока и томить в духовке в глиняной посуде в течение 120 минут. Остудить средство и процедить через марлю. Принимать в теплом виде по трети стакана незадолго перед отходом ко сну. Отвар укрепит иммунитет и поможет устранить сильный кашель.
Чеснок с гусиным жиром. Пропустить через чеснокодавилку 5 – 6 очищенных от кожуры зубчиков. Кашицу подмешать к растопленному (но не горячему!) гусиному жиру в объеме 500 г. Смесь ставится на водяную баню и выдерживается на ней 5 – 7 минут. Остудите жир, выложите его на пергамент и примотайте к грудине, обвязав сверху шерстяной материей. Внимание: при остром воспалительном процессе в легких, сопровождающемся температурой, компресс делать нельзя!
Рецепт с гвоздикой. Отвар из соцветий сушеной гвоздики отказывает потогонный и бактерицидный эффект. 5 г фитосырья смешайте с пятью чесночными зубчиками, добавьте 20 г сахарного песка. Залейте компоненты водой (300 мл) и сладким кагором (200 мл). Варите на медленном огне, пока не выпарится половина объема жидкости. Процедите и пейте в теплом виде по полстакана после еды. Детям и больным сахарным диабетом средство не показано.
Настой зверобоя. 10 г сухой травы заливается 500 мл кипятка и варится на плите 30 минут. Охладите отвар и процедите через марлю. Добавьте в него растопленный на водяной бане липовый мед. Средство отстаивается 15 суток в темном месте. Когда настой будет готов, его принимают по 10 мл 3 – 4 раза в сутки на протяжении двух недель.
Алоэ с медом. 200 мл свежего сока алоэ вера смешиваются с пол-литра кагора и жидким медом (300 мл). Внимание: мед должен быть свежим, доводить его до жидкого состояния разведением в воде не надо. Смешанные компоненты переливают в стеклянную емкость и настаиваются в притененном месте две недели. Процеженный бальзам пьется 4 раза в день по 30 – 40 мл за раз.
Нутряное сало. Свиное сало (300 г) смешать с шестью очищенными и перетертыми зелеными яблоками. В массу добавляют растертые яичные желтки (7 – 10 штук), стакан сахара и 300 г измельченного черного шоколада. Смесь употребляется внутрь как бутербродная паста. Это отличное восстанавливающее средство для ослабленного пневмонией организма.
Сок подорожника. Если при воспалении легких плохо отходит мокрота, попробуйте смесь из сока подорожника (50 мл) с медом и сахарной пудрой. Принимается по столовой ложке четыре раза в день до приема пищи.
Рецепт с инжиром. Общеукрепляющий эффект во время пневмонии дает прием сухофруктов. Возьмите стакан инжира, обдайте ягоды кипятком, и смешайте с половиной стакана изюма. Смесь прокрутите через мясорубку и пропустите еще раз через блендер. В готовую массу добавьте несколько капель лимона и 20 г измельченных грецких орехов. Принимать до еды 3 раза в день в небольшом количестве.
Настой на березовых почках. Для быстрого снятия отягощающих симптомов при пневмонии полезно пить отвар из измельченных березовых почек, куда подмешивается сок листьев алоэ и стакан меда. Смесь прогревается на водяной бане 15 минут. Принимайте по половине стакана трижды в день.
Травяной мультикомпонентный сбор. Хороший эффект для удаления застойных образований в легких дает сбор из шалфея, подорожника, медуницы, золотысячника и полыни обыкновенный. Все компоненты смешиваются, заливаются кипятком и после остывания пьются по стакану перед едой (1 раз в день).
Пневмония у детей

Воспаление легких в детском возрасте переносится крайне тяжело. Фактор возраста в данном случае играет негативную роль: чем младше ребенок, тем выше шанс, что простудное заболевание разовьется в пневмонию. В связи с особенностями строения детской дыхательной системы начало воспалительного процесса происходит быстрее, чем у взрослых.
У детей органы дыхания сформированы еще неокончательно: дыхательные пути пока еще достаточно узкие, легочная ткань обладает менее воздушной структурой, что влияет на качество газообмена.
В слизистой оболочке большое количество хрупких кровеносных сосудов, которые в случае воспаления быстро отекают. При этом реснички эпителия развиты недостаточно хорошо, чтобы быстро удалять мокроту из дыхательных путей. К довершению всему у детей в раннем возрасте сохраняется диафрагмальный, а не грудной тип дыхания. Это препятствует полноценному газообмену, из-за чего воспалительные процессы в легких проходят хуже.
Особенности симптоматики
Многие родители пропускают начальное развитие пневмонии, так как ее признаки легко спутать с вирусной инфекцией или ОРВИ. У ребенка растет температура, закладывает нос, он отказывается от еды и становится капризным. Кашля на данном этапе нет. В течение 2 – 3 суток сохраняется субфебрильная температура в пределах 37,1—38,0° C. Затем возможно кратковременное улучшение состояния, опасное тем, что оно воспринимается как выздоровление. Но уже на следующие сутки температура может резко вырасти, при этом развиваются признаки обструкции дыхания, появляется сильный мучительный кашель с одышкой. Ребенок становится вялым, у него бледнеют кожные покровы и появляется потливость.
Кашель при воспалении легких может не проявляться как основной симптом, либо давать о себе знать незначительно. У некоторых детей покашливание отсутствует как таковое, тем не менее в легких идет сильный воспалительный процесс. При этом растут симптомы интоксикации: головная боль, сухость кожных покровов, боли в животе, вздутие, диарея, возможна рвота на фоне приема пищи или без нее.
Интересный факт: у детей до года обнаружить пневмонию легче. Признаками являются посинение кожи у носогубной зоны, втяжение вспомогательной мускулатуры, отказ от груди или бутылочки.
Выделить один конкретный «явный» симптом пневмонии у ребенка невозможно. Подтвердить заболевание на основании клинической картины и динамики развития должен только педиатр. Необходим личный осмотр, при котором медик выявляет ключевую информацию:
- Наличие симптомов интоксикации;
- Степень дыхательной недостаточности;
- Характер шумов и хрипов в легких.
Лечение
Особенности терапии воспаления легких в детском возрасте основаны на незамедлительном начале антибиотиковой терапии. Ее безотлагательное применение позволило в последние годы значительно снизить детскую смертность при данном заболевании. Однако препараты из группы антибиотиков не полностью безопасны, поэтому их подбор проводится самым тщательным образом и является исключительно полномочием лечащего врача.
Позднее обращение за медицинской помощью, промедление в постановке диагноза и запоздалое начало терапии способны привести к появлению осложнений.
Худшим вариантом развития событий становится инвалидность. Лечение в домашних условиях проводится только с разрешения врача, который поставил диагноз и определил степень течения заболевания. Если состояние ребенка позволяет прием медикаментозной терапии вне стационара, это должен одобрить и подтвердить медик. В большинстве случаев госпитализация требуется как минимум на начальном этапе пневмонии для наблюдения за ребенком и предотвращения ухудшения воспаления.
Осложнения
Если пневмония была диагностирована вовремя и пациент начал сразу получать адекватную терапию, в течение двух недель болезнь должна постепенно пройти. Однако в отдельных случаях в патологический воспалительный процесс вовлекаются соседние органы и ткани. В этом случае речь идет об осложнении клинической картины пневмонии. Оно может развиться на фоне ослабленного иммунитета, некорректно подобранной медикаментозной терапии, отягощенной формы заболевания или индивидуальных особенностей организма.
В группу риска входят:
- Дети и пожилые люди;
- Лица, имеющие врожденный дефект иммунитета (муковисцидоз и пр.);
- Пациенты с приобретенным иммунодефицитом (ВИЧ);
- Онкобольные на фоне химиотерапии;
- Больные бронхиальной астмой и другими тяжелыми хроническими поражениями легочной системы;
- Пациенты, имеющие в анамнезе сопутствующее тяжелое заболевание (сахарный диабет, сердечную недостаточность и пр.);
- Лежачие больные из-за неизбежно развивающейся в таком случае гиподинамии;
- Лица, трудящиеся на производстве с тяжелыми условиями (шахтеры, рабочие плавильных цехов и пр.);
- Пациенты, которым был назначен неподходящий тип антибиотика;
- Больные так называемой тотальной пневмонией, при которой в процесс вовлекается все легкое;
- Курильщики с многолетним стажем;
- Лица, злоупотребляющие спиртными напитками.
Классификация
Осложнения, появившиеся на фоне пневмонии, делятся на две категории в зависимости от локализации.
Легочные заболевания:
- Абсцесс;
- Гангрена легкого;
- Цирроз легкого;
- Пневмофиброз;
- Гнойный плеврит;
- Бронхиальная обструкция (острый бронхообструктивный синдром);
- ОДН (острая дыхательная недостаточность).
Внелегочные заболевания:
- Воспалительные поражения тканей сердца – миокардит, перикардит, эндокардит;
- Диссеминированное внутрисосудистое свертывание (ДВС-синдром);
- Воспалительные процессы в оболочках головного мозга – энцефалит, менингит;
- Психические расстройства;
- Септический шок.
Как устранить?
При лечении осложнений пневмонии проводится комплексная терапия методом инфузий (капельницы). Если состояние больного улучшается, растворы заменяют на медикаментозные препараты в таблетированной форме.
Лечение проходит только стационарно. В некоторых случаях требуется помещение пациента в отделение интенсивной терапии.
Практически каждая из вышеописанных патологий имеет бактериальное происхождение, поэтому пациенту назначают противогрибковые или антипаразитарные препараты.
Для снятия общей интоксикации организма проводят капельные инфузии растворов:
- «Реосорбилакт»;
- «Дисоль»;
- «Лактасоль»;
- Физраствор.
Если осложнение принимает угрожающую жизни форму, пациент переводится на искусственную вентиляцию легких. Возможно проведение оксигенотерапии или помещение больного в гипербарическую камеру. Назначается поддерживающая терапия глюкокортикостероидами. Для устранения токсического шока может быть проведена гемосорбция или гемодиализ (при снижении функции почек). Если возникает угроза отека оболочек головного мозга, назначается диуретическая терапия.
Если у больного пневмонией начались проблемы с дыханием, синеют ноги и носогубная зона, а также слышны хрипы при каждом вдохе и выдохе, немедленно звоните в скорую!
Если пневмония дала осложнение, причиной которого стал низкий иммунитет больного, его переводят на иммуностимуляторы. В некоторых случаях ему переливают плазму и лейкоцитарную массу. Возникшее диссеминированное внутрисосудистое свертывание лечится путем введения пациенту антикоагулянтов и антиагрегантов.
Основным условием предупреждения развития осложнений при пневмонии является своевременное лечение под контролем врача и прием правильно подобранных антибиотиков. Очень часто фактором, провоцирующим ухудшение течения заболевания, становится самолечение и бесконтрольный прием препаратов из антибиотической группы.
Восстановление и реабилитация

Чтобы восстановить функцию легких, значительно пострадавшую во время болезни, потребуются реабилитационные восстановительные мероприятия. Это обязательное условие для каждого пациента, перенесшего пневмонию.
Обычно лечение самого воспаления легких занимает около 14 суток. Но реабилитация больного может занять 3 – 4 месяца.
Ее начинают сразу после того, как стабилизируется общее состояние пациента и придут в норму температурные показатели. Для начала переболевший пневмонией человек выполняет упражнение на восстановление дыхания, оставаясь в лежачем положении. На данном этапе используется дыхательная гимнастика. Чтобы отхождение мокроты проходило быстрее и легче, больному делают массаж.
После выписки реабилитационные процедуры продолжаются. Их главными целями являются:
- Эрадикация остаточных явлений в легких;
- Восстановление функциональных характеристик пораженного органа;
- Предупреждение развития осложнений;
- Лечение возникших попутно осложнений из-за антибактериальной терапии пневмонии: дисбактериоз кишечника, молочница, диспепсия, аллергические реакции на коже и пр.;
- Мероприятия по усилению иммунитета.
В период выздоровления после пневмонии человек должен строго выполнять предписания врачей. На будущее ему сообщают о необходимости посетить бальнеологические курорты (морское побережье, соляные шахты, сосновый бор и пр.).
Диетическое питание
Ослабленный после пневмонии организм нуждается в интенсивном питании для восстановления. Рацион, предлагаемый пациенту, перенесшему воспаление легких, должен содержать повышенное количество белков, углеводов, минералов и витаминов. С жиросодержащими продуктами следует быть осторожнее: часто после антибиотиковой терапии состояние органов ЖКТ несколько ухудшается, что приводит к проблемам с пищеварением.
Для быстрой регенерации слизистой желудка и кишечника, а также слизистой оболочки дыхательных путей, человек должен употреблять продукты с большим содержанием витамина А (морковь, яичный желток, печень трески, облепиха и пр.).
На протяжении реабилитации необходимо постоянно пить витаминные чаи и коктейли для пополнения запасов витамина С в организме. Пациент также принимает на регулярной основе травяные сборы для отхаркивания мокроты, минеральную воду (слабогазированную в подогретом виде), мед и продукты пчеловодства. Специи, пряности и острые продукты и блюда, которые потенциально могут раздражать слизистую, из рациона временно убираются.
Физиотерапия после пневмонии
Хороший регенерирующий эффект для легочной ткани дает проведение физиотерапевтических процедур. Они показаны, если нет противопоказаний в связи с особенностями состояния пациента. В перечень потенциальных процедур входят:
- Магнитотерапия;
- Ингаляции;
- УФ-облучение;
- Электрофорез;
- Тепловое прогревание (аппликации из парафина или лечебной грязи на грудную клетку);
- Индуктотермия (лечение переменным магнитным полем высокой частоты);
- Дециметроволновая терапия (ДМВ-терапия) – воздействие на ткани организма электромагнитным полем.
Имеется ряд противопоказаний к физиопроцедурам после пневмонии:
- Держащаяся повышенная температура тела (от 38 градусов Цельсия);
- Заболевания крови различной этиологии;
- Острые гнойно-воспалительные процессы в организме;
- Сердечная или легочная недостаточность (II, III степени);
- Наличие новообразований (добро- или злокачественных);
- Буллезная эмфизема.
Дыхательная гимнастика

Это одна из ключевых мер для восстановления после перенесенной пневмонии. В процессе воспаления бронхи и альвеолы неизбежно поражаются, из-за чего развивается дыхательная недостаточность. Также воспалительный процесс негативно влияет на объем функционирующей легочной ткани, снижая его. В результате происходит нарушение газообмена, при котором недостаток кислорода в крови провоцирует гипоксию внутренних органов.
Чтобы восстановить газообмен, проводятся специальные дыхательные упражнения, направленные на:
- Активацию кровотока и оттока лимфы;
- Нормализацию дренажных функций в бронхах;
- Предотвращение изменений в органах дыхательной системы на фоне спровоцированного воспалением застоя;
- Нормализацию вентиляции легких;
- Усиление дыхательной экскурсии в диафрагме.
Если больному показаны упражнения для усиления дыхательной функции, эффективнее совмещать их с массажем грудной клетки. Это специальный лечебный массаж, проводить который должен только физиотерапевт.
Уделять респираторной гимнастике следует не менее 10 – 15 минут ежедневно.
Для начала проводится разогревающая гимнастика (махи руками, повороты вокруг оси, вращение корпуса). Затем осуществляются упражнения на удлиненный выдох. Полный комплекс упражнений приведен на видео (см. ниже).
Гимнастика значительно эффективнее при сочетании дыхательных упражнений с лечебным массажем грудной клетки. Респираторная гимнастика проводится ежедневно по 10 минут. Процедуру начинают с лёгкой зарядки. Упражнения с удлинённым вдохом используют при обильном отделении мокроты.
Профилактика
Предупредить развитие воспаления легких возможно, однако в жизни случаются экстренные ситуации, когда организм получает температурный шок (сильное переохлаждение) или легкие подвергаются химическому загрязнению (вдыхание большого количества токсинов). В этом случае наступление пневмонии происходит с большой вероятностью вне зависимости от того, насколько крепок организм человека.
Значительно снизить риски заболеть пневмонией можно, если выполнять следующие меры:
- Соблюдать личную гигиену, мыть руки антибактериальным средством (после контакта с больным) либо простым мылом не менее 30 секунд;
- В холодное время года держать область груди и шеи в тепле, не допуская ее переохлаждения;
- Проходить регулярную вакцинацию против гриппа, основным осложнением которого часто становится пневмония;
- Людям в пожилом возрасте (старше 60 – 65 лет) показана профилактическая вакцинация против некоторых видов стрептококка (получить больше информации и направление на соответствующие процедуры/анализы можно у участкового врача);
- Дети, имеющие в анамнезе бронхиальную астму, в некоторых случаях подвергаются превентивному вакцинированию, способному предупредить развитие пневмонии;
- Основной профилактикой болезни является поддержание иммунитета на оптимальном уровне, прием поддерживающих препаратов и витаминных комплексов;
- Здоровое питание, воздержание от пагубных привычек и постоянная физическая активность являются действенными мерами по предупреждению воспаления легких;
- Следует полностью отказаться от курения;
- Жителям регионов с плохой экологической ситуацией рекомендуется регулярно посещать бальнеологические курорты в летние месяцы для получения оздоровительных процедур.
Пневмония – серьезное заболевание, становящееся стрессом для всего организма. Помните, что при игнорировании первых симптомов или попустительском отношении к лечению вы можете запустить необратимые процессы в легких, что способно привести к самым тяжелым последствиям, вплоть до инвалидности или летального исхода.






 (9 оценок, среднее: 3,78 из 5)
(9 оценок, среднее: 3,78 из 5)